දෘශ්ය තීව්රතාවය, වර්ණ දර්ශනය, ස්ටීරියෝස්කොපික් දැක්ම සහ ආකෘති දර්ශනය වැනි බොහෝ අංග දර්ශනයට ඇතුළත් වේ. වර්තමානයේ, ළමුන් සහ නව යොවුන් වියේ ළමුන්ගේ මයිපියා නිවැරදි කිරීම සඳහා විවිධ නාභිගත කාච ප්රධාන වශයෙන් භාවිතා කරනු ලැබේ, නිවැරදි වර්තනය අවශ්ය වේ. මෙම නිකුතුවේදී, අපි ළමුන් සහ නව යොවුන් වියේ දරුවන් තුළ මයෝපියාව නිවැරදි කිරීමේ නිරවද්යතාවය කෙටියෙන් හඳුන්වා දෙන්නෙමු, සුදුසු දේ තෝරා ගැනීමට අපට උපකාර කිරීම සඳහා වර්තන බෙහෙත් වට්ටෝරුවේ හොඳම දර්ශනයේ අවම මට්ටම කෙරෙහි අවධානය යොමු කරන්නෙමු.දෘශ්යකාච.
දර්ශනය 1.5 ට නිවැරදි කිරීමට සුදුසු විට සහ 1.5 ට අඩු දර්ශනය නිවැරදි කිරීමට වඩාත් සුදුසු වන්නේ කවදාද යන්න තීරණය කිරීම සඳහා හොඳම දර්ශනයේ අවම මට්ටම හොඳින් විශ්ලේෂණය කළ යුතුය. නිරවද්ය වර්තනය අවශ්ය වන අවස්ථා සහ අඩු නිවැරදි කිරීම් ඉවසිය හැකි අවස්ථා මොනවාද යන්න අවබෝධ කර ගැනීම මෙයට ඇතුළත් වේ. හොඳම දර්ශනය පිළිබඳ නිර්වචනය ද පැහැදිලි කළ යුතුය.

දෘශ්ය තීව්රතා ප්රමිතීන් සඳහා නිර්ණායක නිර්වචනය කිරීම
සාමාන්යයෙන්, මිනිසුන් දෘශ්ය තීව්රතාවය ගැන කතා කරන විට, ඔවුන් අදහස් කරන්නේ දෘශ්ය ස්වරූපය, එනම් බාහිර වස්තූන් වෙන්කර හඳුනා ගැනීමට ඇස්වලට ඇති හැකියාවයි. සායනික භාවිතයේදී, දෘශ්ය තීව්රතාවය මූලික වශයෙන් තක්සේරු කරනු ලබන්නේ දෘශ්ය තීව්රතා ප්රස්ථාරයක් භාවිතා කරමිනි. අතීතයේ දී, ප්රධාන ප්රස්ථාර භාවිතා කළේ ජාත්යන්තර සම්මත දෘශ්ය තීව්රතා ප්රස්ථාරය හෝ දශම දෘශ්ය තීව්රතා ප්රස්ථාරයයි. දැනට, ලඝුගණක අක්ෂර දෘශ්ය තීව්රතා ප්රස්ථාරය බහුලව භාවිතා වන අතර, ඇතැම් විශේෂිත වෘත්තීන් සඳහා C-වර්ගයේ දෘශ්ය තීව්රතා සටහනක් අවශ්ය විය හැක. භාවිතා කරන ප්රස්ථාර වර්ගය කුමක් වුවත්, දෘශ්ය තීව්රතාවය සාමාන්යයෙන් 0.1 සිට 1.5 දක්වා පරීක්ෂා කරනු ලැබේ, ලඝුගණක දෘශ්ය තීව්රතා ප්රස්ථාරය 0.1 සිට 2.0 දක්වා පරාසයක පවතී.

ඇසට 1.0 දක්වා දැකිය හැකි විට, එය සම්මත දෘශ්ය තීව්රතාවය ලෙස සැලකේ. බොහෝ දෙනෙකුට 1.0 දක්වා දැකිය හැකි වුවද, මෙම මට්ටම ඉක්මවා යා හැකි පුද්ගලයින්ගෙන් කුඩා ප්රතිශතයක් ඇත. ඉතා කුඩා පුද්ගලයන් සංඛ්යාවකට 2.0 තරම් පැහැදිලිව දැකගත හැකිය, රසායනාගාරවල පර්යේෂණ මගින් හොඳම දෘශ්ය තීව්රතාවය 3.0 දක්වා ළඟා විය හැකි බව යෝජනා කරයි. කෙසේ වෙතත්, සායනික තක්සේරුව සාමාන්යයෙන් 1.0 සම්මත දෘශ්ය තීව්රතාවය ලෙස සලකයි, එය සාමාන්ය දර්ශනය ලෙස පොදුවේ හැඳින්වේ.
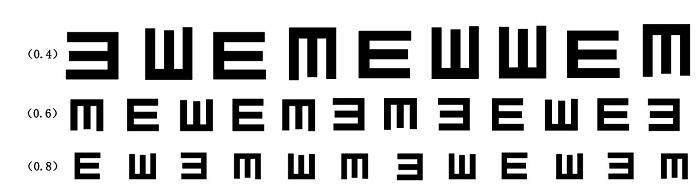
1 මිනුම් දුර
'සම්මත ලඝුගණක දෘශ්ය තීව්රතා ප්රස්ථාරයේ' විභාග දුර මීටර් 5ක් ලෙස නියම කර ඇත.
2 පරීක්ෂා කරන පරිසරය
දෘශ්ය තීව්රතා ප්රස්ථාරය හොඳින් ආලෝකමත් ප්රදේශයක එල්ලා තැබිය යුතු අතර, එහි උස ප්රස්ථාරයේ '0' ලෙස සලකුණු කර ඇති රේඛාව විභාගකරුගේ ඇස්වල මට්ටමට සමාන වන පරිදි පෙළගැස්විය යුතුය. සෘජු ආලෝකය ඇස්වලට ඇතුළු වීම වැළැක්වීම සඳහා පරීක්ෂකයා ප්රස්ථාරයෙන් මීටර් 5 ක් දුරින් ආලෝක ප්රභවයෙන් ඉවතට මුහුණලා ස්ථානගත කළ යුතුය.

3 මිනුම් ක්රමය
සෑම ඇසක්ම වෙන වෙනම පරීක්ෂා කළ යුතු අතර, දකුණු ඇසෙන් පටන් ගෙන වම් ඇසෙන්. එක් ඇසක් පරීක්ෂා කිරීමේදී අනෙක් ඇස පීඩනය යෙදීමෙන් තොරව විනිවිද නොපෙනෙන ද්රව්යයකින් ආවරණය කළ යුතුය. පරීක්ෂකයාට 6 වැනි පේළිය දක්වා පමණක් පැහැදිලිව කියවිය හැකි නම්, එය 4.6 (0.4) ලෙස සටහන් වේ; ඔවුන්ට 7 වන පේළිය පැහැදිලිව කියවිය හැකි නම්, එය 4.7 (0.5) ලෙස සටහන් වේ.
පරීක්ෂකයාට හඳුනාගත හැකි අවම දෘශ්ය තීව්රතාවය සටහන් කළ යුතුය (නිවැරදිව හඳුනාගත් දෘශ්යමාන සංඛ්යාව අදාළ පේළියේ ඇති මුළු දෘෂ්ටි වර්ග සංඛ්යාවෙන් අඩක් ඉක්මවන විට පරීක්ෂකයාගේ දෘශ්ය තීව්රතාව එම අගයට ළඟා වන බව තහවුරු වේ). එම රේඛාවේ අගය සටහන් වන්නේ එම ඇසේ දෘශ්ය තීව්රතාවය ලෙසයි.
ප්රස්ථාරයේ පළමු පේළියේ ඇති 'ඊ' අකුර එක් ඇසකින් විභාග අපේක්ෂකයාට පැහැදිලිව දැකගත නොහැකි නම්, එය පැහැදිලිව පෙනෙන තෙක් ඉදිරියට යන ලෙස ඔවුන්ගෙන් ඉල්ලා සිටිය යුතුය. ඔවුන් එය මීටර් 4 දී පැහැදිලිව දැකිය හැකි නම්, ඔවුන්ගේ දෘශ්ය තීව්රතාවය 0.08; මීටර් 3 දී, එය 0.06; මීටර් 2 දී, එය 0.04; මීටර 1 කදී එය 0.02 කි. 5.0 (1.0) හෝ ඊට වැඩි තනි ඇසේ දෘශ්ය තීව්රතාවය සාමාන්ය දෘශ්ය තීව්රතාවය ලෙස සැලකේ.

4 විභාගකරුගේ වයස
සාමාන්යයෙන්, මිනිස් ඇසේ වර්තන වර්ධනය දුර දක්නා භාවයේ සිට එම්මෙට්රොපියා දක්වාත් පසුව දුර දක්නා භාවය දක්වාත් ගමන් කරයි. සාමාන්ය නවාතැන් සංචිත සමඟ, දරුවෙකුගේ නිවැරදි නොකළ දෘශ්ය තීව්රතාවය වයස අවුරුදු 4-5 දී 0.5 ක් පමණ වේ, අවුරුදු 6 දී 0.6 ක් පමණ, අවුරුදු 7 දී 0.7 ක් පමණ සහ අවුරුදු 8 දී 0.8 ක් පමණ වේ. කෙසේ වෙතත්, එක් එක් දරුවාගේ අක්ෂි තත්ත්වය වෙනස් වන අතර, තනි වෙනස්කම් අනුව ගණනය කිරීම් සිදු කළ යුතුය.

5.0 (1.0) හෝ ඊට වැඩි තනි ඇසක දෘශ්ය තීව්රතාවය සාමාන්ය දෘශ්ය තීව්රතාවය ලෙස සලකනු ලබන බව සැලකිල්ලට ගැනීම වැදගත්ය. සාමාන්ය දෘෂ්ය තීව්රතාවය අනිවාර්යයෙන්ම විභාගකරුගේ හොඳම දැක්ම නියෝජනය නොකරයි.

විවිධ වයස්වල විවිධ වර්තන අවශ්යතා
1 නව යොවුන් වියේ (අවුරුදු 6-18)
විශේෂඥයෙක් සඳහන් කළේ, "අඩු නිවැරදි කිරීම පහසුවෙන් ඩයොප්ටරයේ වැඩි වීමට හේතු විය හැක. එබැවින්, යොවුන් වියේ දරුවන්ට සුදුසු නිවැරදි කිරීමක් තිබිය යුතුය."
බොහෝ අක්ෂි වෛද්යවරුන් මයිපික් ළමුන් සහ නව යොවුන් වියේ ළමුන් සඳහා අක්ෂි පරීක්ෂණ පැවැත්වීමේදී, යටි නිවැරදි කිරීම ලෙස හැඳින්වෙන තරමක් අඩු බෙහෙත් වට්ටෝරු ලබා දීමට භාවිතා කළහ. ඩයෝප්ටරය වේගයෙන් වැඩි වේ යැයි බියෙන් සහ කණ්නාඩි ස්ථිර අවශ්යතාවයක් වේ යැයි බියෙන් තම දරුවන් අධි බලැති කණ්නාඩි පැළඳීමට දෙමාපියන් අකමැති වූ බැවින් සම්පූර්ණ නිවැරදි කිරීමේ බෙහෙත් වට්ටෝරු වලට සාපේක්ෂව අඩු නිවැරදි කිරීමේ බෙහෙත් වට්ටෝරු දෙමාපියන් විසින් වඩාත් පහසුවෙන් පිළිගත හැකි බව ඔවුහු විශ්වාස කළහ. . අක්ෂි වෛද්යවරු ද සිතා සිටියේ යටින් නිවැරදි නොකළ කණ්නාඩි පැළඳීමෙන් මයෝපියාව වර්ධනය වීම මන්දගාමී වන බවයි.
මයෝපියාව සඳහා අඩු නිවැරදි කිරීම යනු සාමාන්යයට වඩා අඩු බෙහෙත් වට්ටෝරුවක් සහිත වීදුරු පැළඳීමයි, එහි ප්රතිඵලයක් ලෙස සාමාන්ය 1.0 මට්ටමට වඩා අඩු දෘශ්ය තීව්රතාවය නිවැරදි වේ (ප්රශස්ත දෘශ්ය තීව්රතා ප්රමිතීන් සාක්ෂාත් කර නොගනී). ළමුන්ගේ සහ නව යොවුන් වියේ දරුවන්ගේ දුරදක්න දෘශ්ය ක්රියාකාරිත්වය අස්ථායී අවධියක පවතින අතර ඔවුන්ගේ දුරදක්න දෘෂ්ඨි ක්රියාකාරිත්වයේ ස්ථායී වර්ධනය පවත්වා ගැනීම සඳහා පැහැදිලි දර්ශනයක් අවශ්ය වේ.
නිවැරදි නොකළ කණ්නාඩි පැළඳීම ළමුන් හා නව යොවුන් වියේ දී වස්තූන් පැහැදිලිව දැකීමේ හැකියාවට බාධා කරනවා පමණක් නොව, දර්ශනයේ නිරෝගී වර්ධනයට ද බාධා කරයි. වස්තූන් අසල බැලීමේදී, සාමාන්ය ප්රමාණයට වඩා අඩු නවාතැන් සහ අභිසාරී බලයක් භාවිතා වන අතර, කාලයත් සමඟ දුරදක්න දෘශ්ය ක්රියාකාරිත්වය අඩුවීමට හේතු වන අතර දෘශ්ය තෙහෙට්ටුව ඇති කරයි, සහ මයෝපියාව ප්රගතිය වේගවත් කරයි.
දරුවන්ට නිසි ලෙස නිවැරදි කරන ලද කණ්නාඩි පැළඳීම පමණක් නොව, ඔවුන්ගේ දෘශ්ය ක්රියාකාරිත්වය දුර්වල නම්, අක්ෂි තෙහෙට්ටුව සමනය කිරීමට සහ අසාමාන්ය නාභිගත කිරීමේ ක්රියාකාරිත්වය නිසා ඇති වන මයෝපියාවේ ප්රගතිය මන්දගාමී කිරීමට ඔවුන්ගේ ඇසේ අවධානය යොමු කිරීමේ හැකියාව වැඩි දියුණු කිරීමට දෘෂ්ය පුහුණුව අවශ්ය විය හැකිය. මෙය දරුවන්ට පැහැදිලි, සුවපහසු සහ තිරසාර දෘශ්ය ගුණාත්මක භාවයක් ලබා ගැනීමට උපකාරී වේ.

2 තරුණ වැඩිහිටියන් (අවුරුදු 19-40)
න්යායාත්මකව, මෙම වයස් කාණ්ඩයේ මයෝපියා මට්ටම් සාපේක්ෂව ස්ථායී වන අතර මන්දගාමී ප්රගති අනුපාතයක් ඇත. කෙසේ වෙතත්, පාරිසරික සාධක හේතුවෙන්, ඉලෙක්ට්රොනික උපාංග භාවිතා කරමින් දිගු කාලයක් ගත කරන පුද්ගලයින් ඔවුන්ගේ මයිපියා මට්ටම් තව දුරටත් උග්රවීමට ඉඩ ඇත. ප්රතිපත්තිමය වශයෙන්, ප්රශස්ත දැක්ම සාක්ෂාත් කර ගැනීම සඳහා අවශ්ය අවම බෙහෙත් වට්ටෝරුව ප්රධාන වශයෙන් සලකා බැලිය යුතුය, නමුත් පාරිභෝගික සුවපහසුව සහ දෘශ්ය අවශ්යතා මත පදනම්ව ගැලපීම් කළ හැකිය.
සටහන් කළ යුතු කරුණු:
(1) අක්ෂි පරීක්ෂණයකදී ඩයෝප්ටරයේ සැලකිය යුතු වැඩි වීමක් නිරීක්ෂණය කළ හොත්, බෙහෙත් වට්ටෝරුවෙහි මූලික වැඩිවීම -1.00D නොඉක්මවිය යුතුය. ඇවිදීම, පොළව මතුපිට විකෘති වීම, ක්ලාන්තය, ආසන්න පෙනීම, ඇස් කැක්කුම, ඉලෙක්ට්රොනික උපාංග තිර විකෘති වීම වැනි අපහසුතා රෝග ලක්ෂණ ගැන අවධානය යොමු කරන්න. කණ්නාඩි පැළඳ විනාඩි 5ක් මෙම රෝග ලක්ෂණ පවතින්නේ නම්, බෙහෙත් වට්ටෝරුව අඩු කිරීම ගැන සිතා බලන්න. එය සුවපහසු ය.
(2) රිය පැදවීම හෝ ඉදිරිපත් කිරීම් බැලීම වැනි ඉහළ ඉල්ලුමක් ඇති පුද්ගලයින් සඳහා සහ පාරිභෝගිකයා සම්පූර්ණ නිවැරදි කිරීම් සමඟ සැපපහසු නම්, සුදුසු නිවැරදි කිරීම භාවිතා කිරීම සුදුසුය. ඉලෙක්ට්රොනික උපාංග නිතර සමීපව භාවිතා කරන්නේ නම්, ඩිජිටල් කාච භාවිතා කිරීම ගැන සලකා බලන්න.
(3) මයෝපියාව හදිසියේ නරක අතට හැරෙන අවස්ථා වලදී, නවාතැන් ගත හැකි ස්පාස්ම් (ව්යාජ-මයෝපියා) හැකියාව ගැන සැලකිලිමත් වන්න. අක්ෂි පරීක්ෂාවන් අතරතුර, ඇස් දෙකෙහි ප්රශස්ත දෘශ්ය තීව්රතාවය සඳහා අවශ්ය අවම බෙහෙත් වට්ටෝරුව තහවුරු කරන්න, අධික ලෙස නිවැරදි කිරීම වළක්වා ගන්න. දුර්වල හෝ අස්ථායී නිවැරදි කළ දෘශ්ය තීව්රතාවයේ ගැටළු තිබේ නම්, අදාළ දෘශ්ය ක්රියාකාරී පරීක්ෂණ පැවැත්වීම සලකා බලන්න."

3 වැඩිහිටි ජනගහනය (අවුරුදු 40 සහ ඊට වැඩි)
ඇසේ නවාතැන් හැකියාව අඩුවීම හේතුවෙන්, මෙම වයස් කාණ්ඩය බොහෝ විට ප්රෙස්බියෝපියාව අත්විඳියි. දුරස්ථ දර්ශනය සඳහා වන බෙහෙත් වට්ටෝරුව කෙරෙහි අවධානය යොමු කිරීමට අමතරව, මෙම වයස් කාණ්ඩය සඳහා වීදුරු නියම කිරීමේදී ආසන්න පෙනීම නිවැරදි කිරීම කෙරෙහි විශේෂ අවධානයක් යොමු කිරීම සහ බෙහෙත් වට්ටෝරු වෙනස්කම් වලට පාරිභෝගිකයාගේ අනුවර්තනය වීමේ හැකියාව සලකා බැලීම වැදගත් වේ.
සටහන් කළ යුතු කරුණු:
(1) පුද්ගලයන්ට ඔවුන්ගේ වර්තමාන බෙහෙත් වට්ටෝරුව ප්රමාණවත් නොවන බවත් දුර දර්ශනය සඳහා වැඩි ඉල්ලුමක් ඇති බවත් හැඟෙන්නේ නම්, දුර දර්ශනය සඳහා බෙහෙත් වට්ටෝරුව තහවුරු කිරීමෙන් පසු, ආසන්න දර්ශනය පරීක්ෂා කිරීම ඉතා වැදගත් වේ. නවාතැන් පහසුකම් අඩුවීම හේතුවෙන් දෘශ්ය තෙහෙට්ටුවේ රෝග ලක්ෂණ හෝ ආසන්න පෙනීමේ අඩුවීමක් තිබේ නම්, ප්රගතිශීලී බහු නාභි කාච යුගලයක් නිර්දේශ කිරීම සලකා බලන්න.
(2) මෙම වයස් කාණ්ඩයේ අනුවර්තනය වීමේ හැකියාව අඩුය. දුර දක්නා බෙහෙත් වට්ටෝරුවේ එක් එක් වැඩිවීම -1.00D නොඉක්මවන බවට සහතික වන්න. විනාඩි 5ක් කණ්නාඩි පැළඳීමෙන් පසු අපහසුතාවයක් පවතින්නේ නම්, එය පහසු වන තුරු බෙහෙත් වට්ටෝරුව අඩු කිරීම ගැන සලකා බලන්න.
(3) වයස අවුරුදු 60 ට වැඩි පුද්ගලයින් සඳහා, ඇසේ සුද ඇතිවීමේ විවිධ මට්ටම් තිබිය හැක. නිවැරදි කරන ලද දෘශ්ය තීව්රතාවයේ (<0.5) අපගමනය තිබේ නම්, පාරිභෝගිකයා තුළ ඇසේ සුද ඇතිවීමේ හැකියාව සැක කරන්න. අක්ෂි රෝග වල බලපෑම ඉවත් කිරීම සඳහා රෝහලක සවිස්තරාත්මක පරීක්ෂණයක් අවශ්ය වේ.

දුරදක්න දැක්ම කාර්යයේ බලපෑම
අක්ෂි පරීක්ෂණයකින් ලැබෙන ප්රතිඵලවලින් එකල ඇස්වල වර්තන තත්ත්වය පිළිබිඹු වන බව අපි දනිමු, එය සාමාන්යයෙන් විභාග දුරේදී පැහැදිලි පෙනීම සහතික කරයි. සාමාන්ය දෛනික ක්රියාකාරකම් වලදී, අපට විවිධ දුරින් වස්තූන් දැකීමට අවශ්ය වූ විට, අපට ගැලපීම සහ අභිසාරී-අපසරනය අවශ්ය වේ (දුරදෘෂ්ටික දෘෂ්ටි ක්රියාකාරිත්වයේ සම්බන්ධය). එකම වර්තන බලයකින් වුවද, දුරදක්න දෘෂ්ඨි ශ්රිතයේ විවිධ අවස්ථා සඳහා විවිධ නිවැරදි කිරීමේ ක්රම අවශ්ය වේ.
අපට සාමාන්ය දුරදක්න දර්ශන අසාමාන්යතා වර්ග තුනකට සරල කළ හැකිය:
1 අක්ෂි අපගමනය - Exophoria
දුරදක්න දර්ශනයේ ක්රියාකාරිත්වයේ අනුරූප අසාමාන්යතා ඇතුළත් විය හැකිය: ප්රමාණවත් නොවන අභිසාරීතාව, අධික අපසරනය සහ සරල exophoria.
එවැනි අවස්ථාවන් සඳහා වන මූලධර්මය වන්නේ ඇස් දෙකෙහි අභිසාරී හැකියාව වැඩිදියුණු කිරීම සහ දුරදක්න දෘෂ්ටි අසාමාන්යතා නිසා ඇතිවන දෘශ්ය තෙහෙට්ටුව සමනය කිරීම සඳහා ප්රමාණවත් නිවැරදි කිරීමක් භාවිතා කිරීම සහ දෘශ්ය පුහුණුව සමඟ එය අනුපූරකය කිරීමයි.
2 අක්ෂි අපගමනය - Esophoria
දුරදක්න දර්ශනයේ ක්රියාකාරිත්වයේ අනුරූප අසාමාන්යතා ඇතුළත් විය හැකිය: අධික අභිසාරීතාව, ප්රමාණවත් නොවන අපසරනය සහ සරල esophoria.
එවැනි අවස්ථාවන් සඳහා, ප්රමාණවත් දැක්මක් සහතික කරන අතරම අඩු නිවැරදි කිරීම් සලකා බැලීම මූලධර්මයයි. ආසන්න දෘෂ්ඨි කාර්යයන් නිතර සිදු වන්නේ නම්, ඩිජිටල් කාච භාවිතා කළ හැක. මීට අමතරව, ඇස් දෙකෙහි අපසරන හැකියාව වැඩි දියුණු කිරීම සඳහා දෘශ්ය පුහුණුව සමඟ අනුපූරක වීම දුරදක්න දෘශ්ය අසාමාන්යතා හේතුවෙන් ඇති වන දෘශ්ය තෙහෙට්ටුව සමනය කිරීමට උපකාරී වේ.
3 නවාතැන් විෂමතා
ප්රධාන වශයෙන් ඇතුළත් වන්නේ: ප්රමාණවත් නවාතැන්, අධික නවාතැන්, නවාතැන් අක්රියතාව.

1 ප්රමාණවත් නොවන නවාතැන්
එය මයෝපියාව නම්, අධික ලෙස නිවැරදි කිරීමෙන් වළකින්න, පහසුව සඳහා ප්රමුඛත්වය දෙන්න, සහ අත්හදා බැලීමේ අඳින තත්ත්වය මත පදනම්ව අඩු නිවැරදි කිරීම් සලකා බලන්න; එය hyperopia නම්, පැහැදිලිකමට බලපෑම් නොකර හැකිතාක් hyperopic බෙහෙත් වට්ටෝරුව සම්පූර්ණයෙන්ම නිවැරදි කිරීමට උත්සාහ කරන්න.
2 අධික නවාතැන්
මයෝපියාව සඳහා, හොඳම දර්ශනය සඳහා අඩුම සෘණ ගෝලාකාර කාචය ඉවසාගත නොහැකි නම්, අඩු නිවැරදි කිරීම් සලකා බලන්න, විශේෂයෙන් ප්රධාන වශයෙන් දිගු කාලීන රැකියාවක නිරත වන වැඩිහිටියන් සඳහා. එය hyperopia නම්, පැහැදිලිකමට බලපෑමක් නොකර බෙහෙත් වට්ටෝරුව සම්පූර්ණයෙන්ම නිවැරදි කිරීමට උත්සාහ කරන්න.
3 නවාතැන් අක්රිය වීම
මයෝපියාව සඳහා, හොඳම දර්ශනය සඳහා අඩුම සෘණ ගෝලාකාර කාචය දරාගත නොහැකි නම්, අඩු නිවැරදි කිරීම සලකා බලන්න. එය hyperopia නම්, පැහැදිලිකමට බලපෑමක් නොකර බෙහෙත් වට්ටෝරුව සම්පූර්ණයෙන්ම නිවැරදි කිරීමට උත්සාහ කරන්න.

අවසන් තීරණයේ දී
Wදෘෂ්ය විද්යාත්මක මූලධර්ම සම්බන්ධයෙන්, අපි පුළුල් පරාසයක සාධක සලකා බැලිය යුතුය. වයස සැලකිල්ලට ගන්නා අතරම, අපි දුරදක්න දර්ශනයේ ක්රියාකාරිත්වය ද සලකා බැලිය යුතුය. ඇත්ත වශයෙන්ම, වෙනම සලකා බැලිය යුතු ස්ට්රැබිස්මස්, ඇම්බ්ලියෝපියාව සහ වර්තන ඇනිසොමෙට්රොපියා වැනි විශේෂ අවස්ථා තිබේ. විවිධ තත්වයන් යටතේ, හොඳම දර්ශනය සාක්ෂාත් කර ගැනීම සෑම දෘෂ්ටි විශේෂඥයෙකුගේම තාක්ෂණික කුසලතා අභියෝගයට ලක් කරයි. වැඩිදුර ඉගෙනීමත් සමඟ සෑම අක්ෂි වෛද්යවරයෙකුටම විස්තීර්ණ ලෙස තක්සේරු කර නිවැරදි බෙහෙත් වට්ටෝරු දත්ත සැපයිය හැකි බව අපි විශ්වාස කරමු.
පසු කාලය: ජූලි-04-2024

